- 1. ¿Cuáles son las diferentes fases de la cicatrización normal de una herida?
- 2. ¿Cuáles son los principales factores de retraso en la cicatrización de una herida?
- 3. ¿Qué fármacos influyen en la cicatrización de las heridas?
- 4. ¿Cuál es el efecto de los dermocorticoides en la cicatrización?
- 5. ¿Hay diferencias entre la cicatrización de heridas agudas y crónicas?
- 6. ¿Cómo se deben limpiar las heridas?
- 7. ¿Cuáles son las características de la cicatrización de heridas en niños?
- 8. ¿Cuáles son las características de la cicatrización de heridas en personas mayores?
- 9. ¿Cómo se aborda la cicatrización en pacientes con cáncer?
- 10. ¿Cuáles son las características de la cicatrización en pacientes con quemaduras?
- 11. ¿Qué apósito elegir según el aspecto de la herida?
- 12. ¿Qué lugar ocupan los dermocosméticos en la cicatrización?
- 13. ¿Existen terapias alternativas para la cicatrización?
- 14. ¿Qué consejos hay que dar al paciente para conseguir una cicatriz estética (en posoperatorio y postraumático)?
- 15. ¿Qué es una cicatriz patológica y por qué se desarrolla?
- 16. ¿Cómo abordar las cicatrices patológicas?
- 17. ¿Qué hacer en caso de úlcera de la pierna para lograr su cicatrización?
- 18. ¿Qué hacer en caso de escara para lograr su cicatrización?
- 19. ¿Qué hacer en caso de herida de pie diabético para lograr su cicatrización?
- 20. ¿Qué relación hay entre la cicatrización y la mente?
5. ¿Hay diferencias entre la cicatrización de heridas agudas y crónicas?
Una herida crónica es una herida con un proceso de cicatrización alargado (Tabla 2). Una herida se considera crónica tras seis semanas de evolución. Los tres tipos de heridas crónicas más frecuentes son las úlceras de las piernas (Figura 4), las escaras (Figura 5) y las heridas de pie diabético, también conocidas como «mal perforante plantar» (Figura 6) [3]. El manejo de estas heridas representa un importante problema de salud pública, con un coste de casi mil millones de euros al año en Francia.
Tabla 2. Diferencias entreherida aguda y herida crónica.
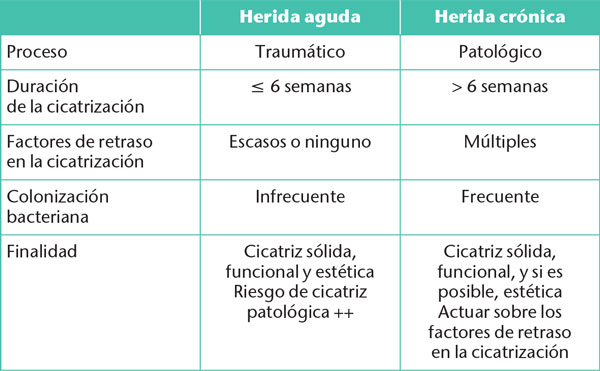
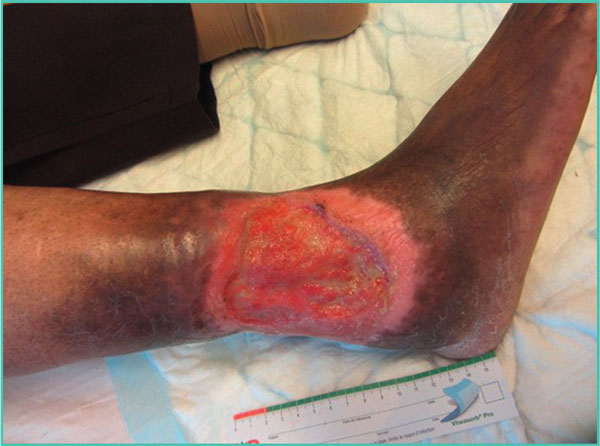
Figura 4. Úlcera de la pierna.
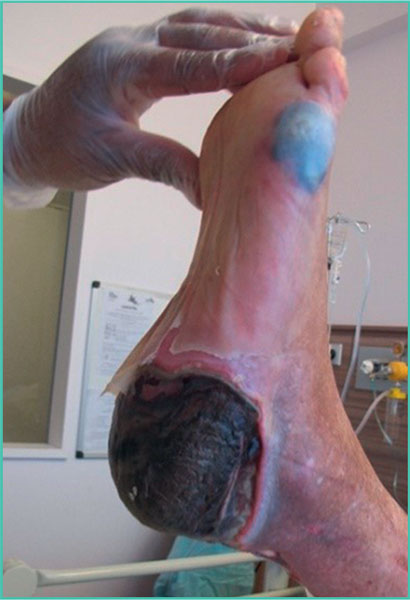
Figura 5. Escaras necróticas en el talóny en la cara externa del pie.
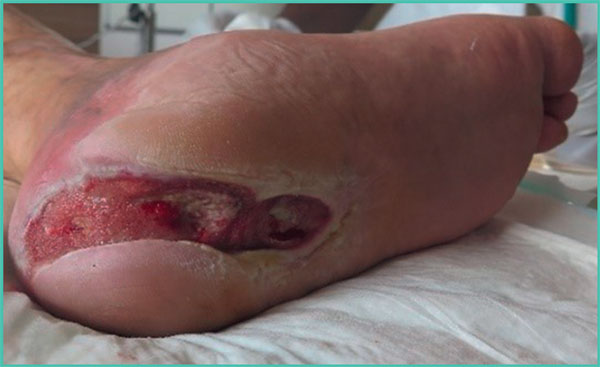
Figura 6. Herida de pie diabético.
Las heridas agudas, más frecuentes, son las heridas postraumáticas (dermoabrasiones, desgarros cutáneos, cortes y mordeduras), quemaduras y heridas posoperatorias (Tabla 2). Suelen ser fáciles de cicatrizar cuando se producen en un pacientes in factores de riesgo de retraso en la cicatrización. El principal problema es el aspecto estético, pero también existe el riesgo de evolución hacia una cicatriz patológica (queloide o hipertrófica).
Aunque las fases de cicatrización sean las mismas para todos los tipos de heridas, la duración de cada fase varía, con una fase de proliferación y maduración más larga en las heridas crónicas, lo que explica la diferencia en el proceso de cicatrización entre ambos tiposde herida.
Referencias
1. Singer AJ, Clark RA. Cutaneous wound healing. N Engl J Med 1999;341: 738-46.
2. Eming SA, Krieg T, Davidson JM. Inflammation in wound repair: molecular and cellular mechanisms. J Invest Dermatol2007; 127: 514-25.
3. Suivi en ville des plaies chroniques : ulcère veineux de jambe, escarre, plaie du pied diabétique. Assurance maladie, octobre 2015.
4. Plaies aiguës en structure d’urgence. Référentiel de bonnes pratiques. SFMU, 2017: 32 p.
5. Sgonc R, Gruber J. Age-related aspects of cutaneous wound hea- ling: a mini-review. Gerontology 2013; 59: 159-64.
6. Majtan J. Honey: an immunomodulator in wound healing. Wound Repair Regen 2014; 22: 187-92.
7. Opletalová K, BlaizotX, Mourgeon B, et al. Maggot therapyfor wound debridement: a randomized multicenter trial. Arch Dermatol 2012; 148: 432-8.
8. van den Broek LJ, Limandjaja GC, Niessen FB, Gibbs S. Human hypertrophic and keloid scar models: principles, limitations and future challenges from a tissueengineering perspective. ExpDer- matol 2014; 23: 382-6.
9. Prise en charge de l’ulcère de jambe à prédominance veineuse hors pansement. Recommandations HAS, 2006.
10. La compression médicale dans les affections veineuses chroniques. Fiche de bon usage HAS, 2010.
11. Edmonds M, Lázaro-Martínez JL, Alfayate-García JM, et al. Sucrose octasulfate dressing versus control dressing in patients with neu- roischaemic diabetic foot ulcers (Explorer): an international, multi- centre, double-blind, randomised, controlled trial [published correction appears in Lancet Diabetes Endocrinol 2018]. Lancet Diabetes Endocrinol 2018; 6: 186-96.
12. Reinholz M, Poetschke J, Schwaiger H, Epple A, Ruzicka T, Gauglitz GG. The dermatology life quality index as a means to assess life quality in patients with different scar types. J Eur Acad Dermatol Venereol2015; 29: 2112-9.

