- 1. L’évaluation préthérapeutique des hémopathies
- 2. Les anémies
- 3. Les leucémies aiguës
- 4. La leucémie lymphoïde chronique
- 5. Les lymphomes malins non hodgkiniens
- 6. Le lymphome hodgkinien
- 7. Les syndromes myélodysplasiques
- 8. Les syndromes myéloprolifératifs [1]
- 9. La leucémie myéloïde chronique
- 10. Le myélome multiple
2. Les transfusions
Une transfusion sanguine est une opération consistant à injecter,
par perfusion intraveineuse, du sang ou des dérivés sanguins.
« La transfusion est un acte médical qui engage la responsabilité
du médecin qui la prescrit, de celui qui l’effectue
et des personnes agissant sous sa direction. »
« L’infirmière est habilitée à accomplir sur prescription médicale écrite,
quantitative et qualitative, datée et signée, les injections et perfusions
de produits d’origine humaine, à condition qu’un médecin puisse intervenir
à tout moment.»
(Code de la Santé publique, article R. 4311-9)
Groupes sanguins [44]
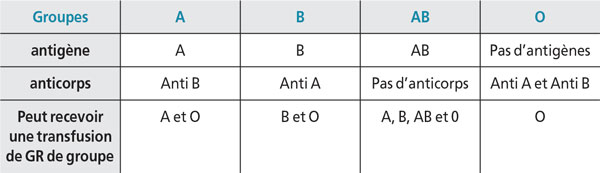
Il existe, à la surface des globules rouges humains, des antigènes. On dénombre 23 systèmes de groupes érythrocytaires dont les principaux utilisés sont les systèmes ABO et Rhésus.
• Le système ABO comporte quatre principaux groupes sanguins : A, B, O, AB. Ces groupes sont définis par la présence des antigènes A, B, AB, H (pour le groupe O) et par celle d’anticorps sériques, anti-A et anti-B, présents dans le plasma. Ces anticorps sont absents chez le nouveau-né ; de ce fait, le groupe sanguin ne sera considéré comme définitif qu’après l’âge d’un an
• Pour déterminer le groupe sanguin, il existe deux techniques : l’épreuve de Beth-Vincent (ou carte prétransfusionnelle qui prend les antigènes et les met en présence des anticorps anti-A et anti-B) et l’épreuve de Simonin (qui prend les anticorps contenus dans le sérum et les met en présence d’hématies A, B, O)
- Le groupe O- est donneur universel
- Le groupe AB+ est receveur universel
La compatibilité des groupes sanguins pour la transfusion [Tableau XI] met en évidence les quatre groupes existants, les antigènes portés par les hématies, les anticorps circulants dans le plasma et les groupes sanguins compatibles entre eux [45].
[Tableau XI] Compatibilité des groupes sanguins pour la transfusion.
• Le système Rhésus est déterminé par la présence ou non de l’antigène D (Rh-/Rh+)
Produits sanguinslabiles (PSL)
Les différents types de PSL
• Culot globulaire (CGR pour concentré de globules rouges)= un donneur
• Concentré plaquettaire d’aphérèse (CPA) = un donneur
• Concentré de plaquettes standard(CPS) : mélange de plaquettes provenant de plusieurs donneurs
• Plasma frais congelé
Les différentes qualifications [44]
• Tous les PSL sont systématiquement déleucocytés
• Phénotypés RH Kell (antigènes D, C, c, E, e, K), phénotype élargi
• Compatibilisé : épreuve croisée ou recherche d’agglutinines irrégulières (RAI) d’une validité de 72 heures. En cas de résultat positif,on réalisera un test de Coombs (recherche d’anticorps à la surfacedes globules rouges). Les patients polytransfusés (thalassémie, drépanocytose) doivent recevoir des produits compatibilisés
• Cytomégalovirus (CMV) séronégatif : réservé aux patients présentant un déficit immunitaire congénital ou acquis(VIH) non infectés par le CMV ainsi qu’aux patients potentiellement candidats à une allogreffe et non infectéspar le CMV
• Irradié : bloque et détruit les lymphocytes ; éviter la réaction du greffon contre l’hôte (GVH) post-transfusionnelle chez les patients immunodéprimés et/ou en cours d’allogreffe
• Déplasmatisé : en cas d’antécédents de réactions allergiques
Accidents transfusionnels
Immédiats [44]
• Collapsus par conflit immunologique érythrocytaire : malaise général, angoisse, agitation, tachycardie, oppression thoracique, douleur lombaire bilatérale (signe d’hémolyse), collapsus cardio-vasculaire, syndrome hémorragique avec coagulation intravasculaire disséminée (CIVD)
• Incidents bactériens ou choc septique : hyperthermie, frissons, tachycardie, hypotension, dyspnée, cyanose, angoisse, oligurie, nausées, vomissements, diarrhées
• Accident de surcharge (OAP pour œdème aigu pulmonaire) : toux sèche, dyspnée, constriction thoracique, céphalées, hyper- tension, anurie
• Syndrome frissons-hyperthermie : frissons,tremblements, hyperthermie, tension normale
• Réaction allergique : urticaire, prurit, placard érythémateux, choc anaphylactique
• Œdème pulmonaire lésionnel aigu (TRALI pour transfusion-related acute lung injury) : détresse respiratoire aiguë, dyspnée, hypoxémie, hypotension, hyperthermie
Dansles 24 heures
• Manifestations d’hémolyse : subictère conjonctival post-transfusionnel, transfusion inefficace (immunisation sur des sous- groupes,commander en phénotype élargi)
Dans les 8 jours
• Hémolyse différée
• Inefficacité transfusionnelle
• Purpura post-transfusionnel immunologique : thrombopénie, purpura généralisé, splénomégalie
• GVH post-transfusionnelle : hyperthermie, érythrodermie desquamative, anorexie, diarrhées, nausées, hépato-splénomégalie, ictère de cytolyse
Rôle infirmier
• Groupage sanguin :deux prélèvements distincts à deux moments différents, par deux infirmières différentes
• RAI : recherche d’agglutinines irrégulières (validité 72 heures)
• Prélèvements : au lit du patient, contrôle de l’identité, concordance de l’identité et de l’étiquette-patient, prélèvement des tubes, étiquetage des tubes immédiatement après le prélèvement
• Vérification de la prescription médicale : datée, signée, identité du patient, service, type et quantité des produits, date et heure souhaitées de livraison, degré d’urgence
• Réception des PSL : vérification de la nature et du nombre de produits, identité du patient, groupe, phénotypage, aspect, intégrité, température des poches, date de péremption
• Contrôle de concordance : vérification de l’ordonnance, de la poche, de la fiche de distribution nominative
• Contrôle ultime de compatibilité : au lit du patient, poche par poche, faire décliner l’identité du patient, prendre les constantes, remplir la carte prétransfusionnelle (si doute 2e et 3e cartes puis allo médecin), remplir le dossier transfusionnel
• Administration des PSL
- CGR : environ 1 h à 1 h 30 par poche (maximum 3 heures)
- CPA : environ 30 à 45 minutes
- Plasma : environ 30 minutes
• Surveillance per-transfusionnelle : constantes, débit,signes révélateurs d’un effet indésirable
• Surveillance post-transfusionnelle : constantes, rinçage de la tubulure, conservation de la poche pendant 2 heures
Conduite à tenir lors d’un incident transfusionnel [46]
• Stopper immédiatement la transfusion, conserver la voie, prendre les constantes
• Prévenir le médecin
• Vérifier l’identité du patient et le groupage sanguin
• Effectuer les prélèvements selon le protocole du service
• Prévenir le centre de transfusion sanguine (CTS) et retourner les poches
• Remplir le dossier transfusionnel avec la fiche d’incident transfusionnel

